Escucha este artículo
Audio generado con IA de Google
0:00
/
0:00
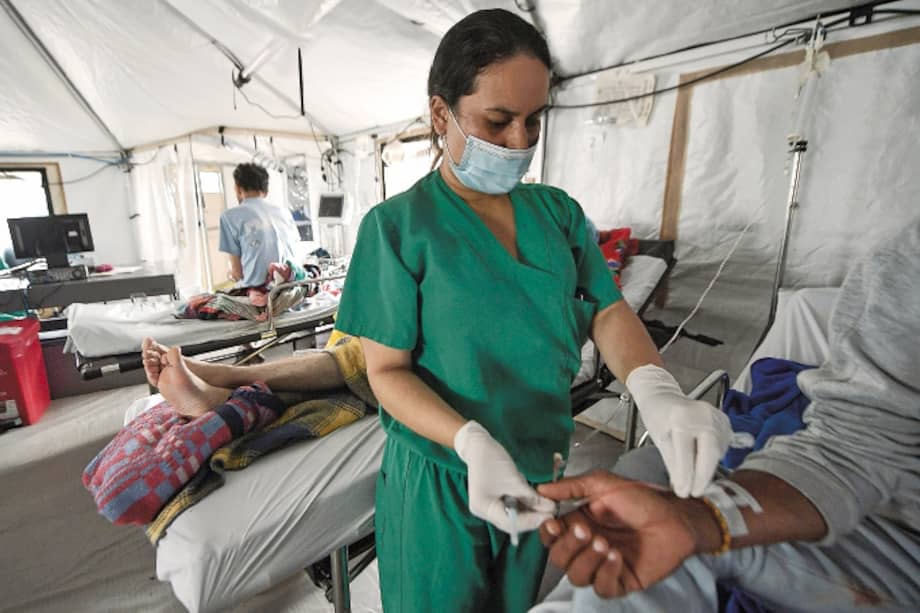
Ponerle el pecho a esto no es fácil. Antes de que un paciente con COVID-19 llegue a una unidad de cuidados intensivos (UCI) debe pasar como mínimo por una sala de urgencias, donde tendrá que estar junto a otras que esperan por una respuesta a sus síntomas respiratorios. Unos llegan más graves que otros, pero que en el último año han tenido varias constantes: son alejados, los atiende personal médico que usa trajes de protección y comparten espacios con pacientes que en su mayoría son de edades avanzadas, que llegan sin un aliento y en condiciones que se convierten en un reto para los médicos.
Es por eso que estar en una sala de urgencia COVID-19 es terrorífico. Por un lado, para el paciente que espera un positivo que le confirme el contagio, el futuro es como un camino oscuro por el que no se sabe por dónde se anda. El miedo se centra en la soledad que está presente desde que es apartado de su familia y sigue latente ante el temor de que la muerte llegue al lado de desconocidos, sin la posibilidad de despedirse de los suyos.
Del otro lado está el personal de la salud, que no está exento al contagio y pese a que en este punto ya está vacunado o ha tenido el virus, sigue temiendo por su familia y por las personas con las que se puede llegar a cruzar, así como que el tercer pico pueda empeorar. “Los pacientes necesitan que los miren a los ojos, que uno los salude, que les den una palabra de aliento y que sientan que uno está ahí no solamente como la enfermera o el médico. Muchos sienten el abandono, y es una sensación muy triste ver cómo se van quedando solos y no van a volver a ver a sus familias”, dice Diana Maritza Beltrán, enfermera de la unidad de urgencias de Kennedy.
Desde que el virus comenzó a ser una amenaza, los cambios se empezaron a notar en la estructura física. Lo que antes era urgencias ahora es completamente para emergencias COVID, y se ha tenido que ampliar a los pasillos, debido a circunstancias como la presión que está generando este pico.
En la expansión quedó el manejo de las urgencias para otras patologías, que desde que se declaró el primer confinamiento general redujo su demanda, pero que en los últimos meses ha vuelto a aumentar debido a que con más frecuencia están llegando pacientes diabéticos y con patologías cardiovasculares que no fueron tratadas por el temor de los pacientes a contagiarse. También llegan regularmente casos psiquiátricos.
Esto no solamente ha influido en la alta ocupación que también se presenta en estos espacios, sino que además en los horarios que cumplen los profesionales, pues se ha pasado de turno de 12 horas hasta de 18, por la alta demanda de urgencias por el pico y a que por el paro muchos de los profesionales no han podido llegar a tiempo para cumplir con los horarios establecidos.
Esa presión sobre el personal de la salud también se ve de otras formas. Ante las circunstancias, el Distrito ha optado por implementar hospitales de campaña en los parqueaderos de los hospitales de las cuatro subredes para alivianar la carga de las salas de urgencias. Allí llegan pacientes que no están contagiados, son funcionales y están allí por temas de ortopedia, medicina general o a la espera de un diagnóstico, por lo que se sabe que no van a estar allí más de tres días. Es una auxiliar la que se debe hacer cargo en la noche de las 20 personas que lleguen, “pero no damos abasto, son muchas las cosas de las que tenemos que estar pendientes y que por la mañana debemos dejar el reporte que no alcanzamos a hacer”, señala una de las mujeres.
En respuesta, Beltrán señala que esto se debe a que “muchos se han ido por el miedo a enfrentarse a un paciente contagiado, que no es fácil, porque si uno se expone aquí es asumir que uno expone a quienes viven con uno en la casa”.
Y es que la presión es alta. Por cada procedimiento que hagan a un paciente deben cambiar de indumentaria, mientras que actividades que antes eran cotidianas ahora se han complejizado, como canalizar a un paciente o intubar a alguien en la sala de reanimación. “Los que llegan allí son los que necesitan ventilación. Al principio esta era una tarea que nadie quería hacer, porque no sabíamos mucho del virus, pero a mí me tocó poner el ejemplo, porque nuestra tarea es atenderlos”.
Por eso, repasar cada uno de los pasos previos antes y después de atender a un contagiado se convierte prácticamente en una obsesión: bata, lavado de manos, tapabocas, guantes, ¿tendré bien puestas las gafas? Es la rutina que no solo en Kennedy, sino en el resto de las urgencias, se repite. Aquí el alto flujo de pacientes se empieza a ver desde las 11 de la mañana y solo hasta la medianoche comienza a bajar.
El consuelo está en que con el trabajo diario se están salvando vidas. Además de que han tenido que aprender prácticas nuevas para hacerle frente al virus, ha obligado al personal de urgencias a trabajar de las manos con las unidades de baja complejidad y otras dependencias, así como a generar sus propias prácticas, porque han tenido que ver morir a los suyos. “La partida del urgenciólogo Andrés Carranza ha sido muy difícil para nosotros”, indica Beltrán, para quien la religión ha sido un refugio.
Ahora vacunados no bajan la guardia. Algunos han resultado contagiados después de cumplir el período de incubación, “pero la vacuna fue una ayuda grande porque solo estuve dos días con resfriado común”, dice Beltrán. Es por ello que la tensión se centra en lo que vendrá, pues por ahora el tercer pico ha sido peor a los anteriores y ante la idea que se prolongue solo esperan contar con la suficiente capacidad para atender, pues tanto en este como en los otros 70 centros de asistencia en la ciudad es poco el margen de maniobra que queda.

