Escucha este artículo
Audio generado con IA de Google
0:00
/
0:00
A finales de enero de 2025, Liz Enith Rojas vivió una situación que la llevó a preguntarse por qué algunos sucesos les ocurren a ciertas personas y a otras no. “Tuve que citar una reunión familiar y de personas cercanas para preguntar si alguien podía darle un pedazo de su hígado a mi hija”, recuerda. “Uno vive tranquilo en su vereda y jamás espera que estas cosas vayan a ocurrir”.
Desde la zona rural del municipio de Pitalito (Huila), Liz Enith recuerda, con la voz quebrada, como Laura Sofía, su hija, pasó en cuestión de meses de sentirse débil y no comer más de una vez al día, a estar hospitalizada por una encefalopatía hepática: la alteración de la función cerebral que ocurre cuando el hígado ya no es capaz de eliminar adecuadamente las toxinas de la sangre.
“Una noche empezó a hablar cosas raras, y la llevamos a urgencias. Allá concluyeron que su órgano ya estaba bastante dañadito”, dice. Ante la condición de su hija, el personal médico de la Fundación Cardioinfantil (LaCardio), en Bogotá, a donde fue trasladada, le explicó que existía la posibilidad de un trasplante con donante fallecido (en muerte cerebral), pero que era pertinente buscar un donante vivo, es decir, un familiar compatible y dispuesto a donar.
Puede ver: Una bacteria congelada hace 5.000 años preocupa y entusiasma a los científicos
Fue su padre quien dio el paso al frente y se convirtió en donante vivo, al ofrecer parte de su hígado para el trasplante. No es una situación tan común: de acuerdo con el Instituto Nacional de Salud, en Colombia solo entre el 25 y 30 % de los pacientes trasplantados reciben un órgano de un donante vivo.
Hoy, dos años después de la operación, Laura sigue su recuperación. “No es un proceso fácil y tendrá que tomar medicamentos por mucho tiempo, pero tenemos la esperanza de que vuelva a hacer deporte y la persona que se preocupa por sus familiares y los otros niños de la vereda”, asegura Liz Enith.
Como el de Laura Sofía, en Colombia se realizan en promedio cerca de 1.395 trasplantes al año. El 50% de todos ellos se realiza en LaCardio. La mayoría de todos los trasplantes corresponden a riñón, con alrededor de 925 procedimientos anuales. Cada uno es un pequeño milagro médico: la posibilidad real de que un órgano falle y que, aun así, la vida continúe.
¿Cómo llegamos a trasplantar órganos?
Es, “literalmente, la transformación de la muerte en la vida”. Así lo define Alejandra María Pérez Pachón, coordinadora operativa de trasplantes del Hospital Universitario San Ignacio, en Bogotá. “En la sala de cirugía se ve cómo un órgano que está, entre comillas “muerto”, va paulatinamente cogiendo color, sangre y vida”.
La idea de trasplantar órganos es una que la humanidad ha explorado durante siglos. En términos simples, “consiste en implantar un órgano de otra persona para suplir las funciones de aquel que se perdió por una falla terminal”, explica Luis Barrera, cirujano de trasplante de páncreas de la Fundación Cardioinfantil (LaCardio).
La referencia escrita más antigua a un procedimiento similar al trasplante aparece en el Papiro Ebers, un texto médico egipcio de 1550 a. C., donde se describe el injerto de piel para tratar quemaduras. Precisamente, los injertos cutáneos fueron durante siglos la única forma de trasplante con resultados consistentes: técnicas que, perfeccionadas con el tiempo, permitieron reconstruir tejidos mucho antes de que la medicina comprendiera cómo trasplantar órganos completos sin que el cuerpo los rechazara.
Poco a poco la investigación en órganos sólidos se concentró en el riñón, en parte porque una persona puede vivir con uno solo. Los primeros intentos en humanos fracasaron debido, entre otras razones, a problemas de compatibilidad y rechazo. El punto de quiebre llegó en 1954, cuando el cirujano Joseph Murray realizó en Boston el primer trasplante renal exitoso entre gemelos idénticos: Richard Herrick recibió un riñón de su hermano y pudo vivir ocho años más.
Puede ver: Si hace ayuno intermitente, este estudio lo puede hacer cambiar de opinión
A partir de entonces el trasplante comenzó a dejar ser una apuesta incierta y a convertirse en una opción terapéutica real. Las décadas siguientes trajeron avances en inmunosupresión y técnicas quirúrgicas que hacen posible lo que hoy ocurre en los hospitales colombianos y del mundo.
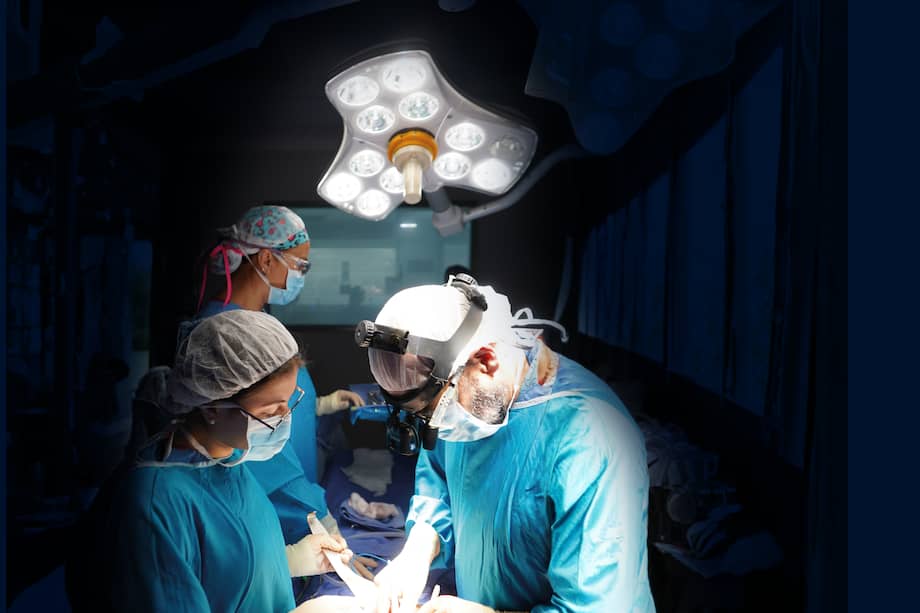
“Se trata de una cirugía enorme y compleja. Si bien la técnica es algo impactante, el resultado no tiene comparación, pues muestra cómo ese procedimiento puede devolverle vida a un paciente”, explica Alonso Vera, jefe del servicio de Trasplantes y Cirugía Hepatobiliar del Hospital Universitario Fundación Santa Fe de Bogotá.
“Ha sido un giro en 180 en mi vida, he podido volver a saltar y a correr por mi cuenta, sin depender de una concentrador de oxígeno al que tenía que estar conectado todo el tiempo”, cuenta, por ejemplo, Kevin Chaparro Suarez, paciente de Vera y su equipo. Una vez se detecta un posible donante, se activa una cadena que no entiende de horarios: equipos médicos y logísticos pueden movilizarse cualquier día, a cualquier hora.
La llamada
Para los pacientes todo comienza con una llamada. “La primera vez que me llamaron fue en agosto. Me dijeron que podía ser pronto, pero no se sabía en verdad qué tan pronto. No estaba preparado, y luego se encontró que el órgano no era compatible. Después de esto fui a entregar mi puesto en mi trabajo, le di algunas palabras a mi esposa, a mis hijos y a mis padres. Después, el 2 de septiembre, me volvieron a llamar y me operaron ese mismo día”, cuenta Edwin Amaya, paciente de 43 años. Ese día recibió un trasplante de páncreas y de riñón.
En Colombia hay más de 4.200 personas esperando un órgano en la lista de espera. Esa llamada a la que se refiere Amaya es el aviso oficial de que hay uno disponible y probablemente compatible. Antes de ese 2 de septiembre la diabetes de Amaya no lo dejaba dormir. “Estaba todo el tiempo con una bomba de insulina y, a veces, no podía dormir porque se me bajaba el azúcar y empezaba a pitar el dispositivo”.
A Laura Gabriela Gómez, paciente de trasplante renal de la Fundación Santa Fe, también le llegó un día la llamada. “Cuando uno escucha la palabra trasplante, la siente como algo ajeno, poco conocido. Cuando recibí esa llamada estaba a punto de entrar a diálisis por una enfermedad autoinmune. Fue un choque muy grande, estaba en shock cuando me dijeron que el órgano era compatible”.
Puede ver: Baños de hielo: los riesgos de sumergirse en agua helada de los que no le han hablado
Se estima que una sola persona donante puede beneficiar hasta a 55 pacientes en lista de espera. Los pacientes nunca saben quién les donó su órgano por cuestiones legales. En la mayoría de los casos los médicos solo comparten información médica relevante.
Eso no impide, sin embargo, que se teja una suerte de vínculo. “Siento un agradecimiento profundo y mucho respeto. Mi forma de agradecer es cuidándome y procurando ser una persona que valga la pena”, afirma Paola Milena Pineda, paciente de trasplante de riñón y páncreas. Detrás de esa llamada que reciben los pacientes se activa todo un engranaje complejo y silencioso: la verificación final de compatibilidades, la coordinación entre hospitales, el traslado del órgano en condiciones estrictas y la preparación simultánea del equipo quirúrgico y del receptor. Todo ocurre en cuestión de horas, para que ese órgano llegue a tiempo.
Los profesionales detrás del trasplante
Como ocurrió este martes 17 de febrero, las llamadas no siempre llegan en horarios previsibles. A veces suenan a las tres de la mañana. Ese día, en Bogotá, se confirmó un corazón para donación de una persona con muerte cerebral.
“Todos los grupos de trasplantes en el país tienen que estar pendientes 24 horas al día, 7 días a la semana, pues los órganos son supremamente valiosos y escasos. Si bien se están haciendo grandes avances científicos en producir órganos con impresiones 3D, para nosotros eso aún está muy lejos”, explica Pérez, del Hospital San Ignacio. Cuando los órganos están disponibles pueden ser trasladados en ambulancias o incluso en vuelos chárter, según la distancia y la urgencia.
Cada órgano tiene un tiempo máximo aproximado de conservación fuera del cuerpo, conocido como tiempo de isquemia fría. Superado ese límite, aumenta el riesgo de falla. (Puede ver: Un giro de 180 grados en la comprensión de la obesidad)
En el caso del corazón y los pulmones, el margen suele ser de apenas cuatro a seis horas; el hígado puede conservarse entre ocho y doce; el páncreas, algo más, y el riñón ofrece una ventana mayor. Mientras una familia atraviesa momentos de ansiedad y un paciente se prepara para un momento que puede cambiar su vida, hay cirujanos que se desplazan y quirófanos que se preparan de madrugada.
“Durante mi primer año de residencia en cirugía roté en la Fundación Santa Fe de Bogotá y tuve la oportunidad de presenciar un trasplante hepático. Vi una cirugía enorme, compleja, pero profundamente estructurada. Además, fui testigo de algo que me marcó aún más. Vi a médicos que se habían formado más allá de lo que el entorno quirúrgico del país en ese momento ofrecía. Eran personas que habían salido a entrenarse, que habían traído conocimiento, que estaban construyendo algo nuevo”, cuenta Alonso Vera, jefe de servicios de trasplantes de la Fundación Santa Fe. “Para mí eran verdaderos héroes de la cirugía en Colombia”.
Cuando el órgano y el paciente están en la misma habitación comienza la otra parte del milagro. A veces, a Gilberto Mejía, líder del Servicio de Trasplantes de LaCardio, todavía le parece una cosa de ficción. “Porque usted cuando saca los órganos y los prepara y los alista, hay momentos donde usted dice: ‘En este momento esta persona está sin corazón, pero está bien, está viva‘. Y luego uno se voltea y ve cómo está el órgano, que está preservado en frío. Y usted lo va calentando y empieza a arrancar, a ser autónomo y a tener otra vez esa funcionalidad”.
Las cirugías pueden durar varias horas (a veces más de ocho o diez, según el órgano y la complejidad del caso) y exigen una coordinación minuciosa entre cirujanos, anestesiólogos y personal de cuidado intensivo. Cuando el órgano finalmente funciona por sí mismo, empieza otra etapa: la recuperación. Tras la cirugía, los pacientes permanecen algunos días en la unidad de cuidados intensivos, bajo vigilancia estricta, antes de pasar a hospitalización y, posteriormente, a controles periódicos. “Para nosotros cada paciente que sacamos adelante es una historia de satisfacción y de orgullo porque es poder ayudar a una persona que está muy enferma a salir adelante”, sostiene, por ejemplo, Mejía, de LaCardio.
Puede ver: El fragmento que hacía falta en la historia de las vacunas: 4.500 días de travesía
El proceso se ha estandarizado en Colombia con protocolos rigurosos y equipos especializados, pero todavía persisten tabúes alrededor de la donación. Dudas sobre la muerte cerebral, desinformación sobre cómo se asignan los órganos y mitos sobre supuestas redes de tráfico que nunca han existido en el país.
Hoy se pueden trasplantar órganos como el corazón, los pulmones, el páncreas, los riñones, el hígado y los intestinos, junto con tejidos como las córneas, los huesos, la piel, el cartílago y las válvulas cardíacas. Pero, como ha ocurrido desde que se realizó el primer procedimiento exitoso, las fronteras siguen desplazándose. La investigación explora nuevas formas de preservar mejor los órganos, de reducir el rechazo y, más recientemente, de desarrollar órganos bioartificiales o cultivados en laboratorio.
En todo caso, todos, finaliza Vera, de la Fundación Santa Fe, “tenemos una responsabilidad. Ayudar a que haya más donantes, fortalecer una cultura de donación consciente y, al mismo tiempo, propender porque el sistema de salud funcione: que los pacientes sean remitidos de manera rápida y oportuna a los centros trasplantadores, que se garantice el acceso a los medicamentos y que el trasplante no sea solo una cirugía posible, sino un tratamiento accesible. Y, sobre todo, entender algo humano: que la muerte es la que le da significado a la vida”.
👩⚕️📄¿Quieres conocer las últimas noticias sobre salud? Te invitamos a verlas en El Espectador.⚕️🩺

